
Communication aux points de transition
Retrouvez un ensemble d’actions et de ressources essentielles pour mener à bien un projet d’amélioration de la communication aux points de transitions dans votre institution. Que cela soit entre deux équipes, deux services ou deux institutions, les points de transition sont des périodes critiques dans le parcours de soins. Découvrez quels protocoles standardisés, outils de communication efficaces, et autres axes existent pour vous aider à travailler cette thématique prioritaire.
Vous devez vous connecter à votre compte (ou en créer un) et demander l’accès au cours via le bouton situé à gauche, sous l’image ; un délai pouvant aller jusqu’à 24 heures peut être nécessaire avant que l’accès ne soit effectif.
| Responsable | Laure Istas |
|---|---|
| Dernière mise à jour | 17/12/2024 |
| Temps d'achèvement | 3 heures 20 minutes |
| Membres | 55 |
Partager ce cours
Partager le lien
Partager sur les réseaux sociaux
Partager par email
Veuillez s'inscrire afin de partager ce Communication aux points de transition par email.

Le driver diagramme
La PAQS a développé ce driver diagramme axé sur l’amélioration de la communication aux points de transition sur base d’une recherche de la littérature, de guides pratiques et de recommandations. Il permet de déterminer les actions à mettre en place pour atteindre l’objectif visé d’augmenter l’observance à l’outil de transmission et d’in fine diminuer les évènements indésirables liés à la communication.
Les drivers diagrammes sont dynamiques et peuvent évoluer au cours du projet.
Les sections qui suivent reprennent une par une les déterminants de premier niveau :
1. Processus de transfert
2. Compétences des professionnels
3. Environnement physique et social
4. Implication des bénéficiaires et familles
Dans chacune de ces sections, les déterminants de deuxième niveau sont repris avec ajout de recommandations, outils et actions concrètes qui peuvent vous être utiles dans la mise en place de changements dans votre institution.
4. Implication des bénéficiaires et familles
Voir tout
Trois points sont abordés dans cette partie :
Transmission au chevet du patient
Les transmissions dans le bureau infirmier sont souvent longues et diminuent le temps de présence auprès des bénéficiaires de soins, la qualité de l’information est inégale et les écrits sont lacunaires. Assurer la qualité des soins c’est également prendre en compte la dimension « centrée sur le patient » en proposant une transmission au lit du patient. Un point est essentiel pour assurer un partenariat avec le bénéficiaire de soins (patient, résident) et une prise de décision partagée. Elle permet également une anticipation des soins et offre un regard croisé entre les professionnels et les patients et leurs proches. Les alertes cliniques sont par ailleurs plus rapidement identifiées et partagées.
La sécurité et le confort du patient sont assurés tout au long du processus de transmission en collaboration avec le patient. Soit :
- Les préférences du patient : besoins, attentes, demandes ;
- Position du patient et les moyens utilisés pour le transport ;
- Le contrôle de la douleur ;
- L’application des principes d’hygiène hospitalière ;
- Equipements médicaux (respiratoire, cathéters, sondes, drains, contention, etc.).
Déroulé d'une transmission au lit du patient
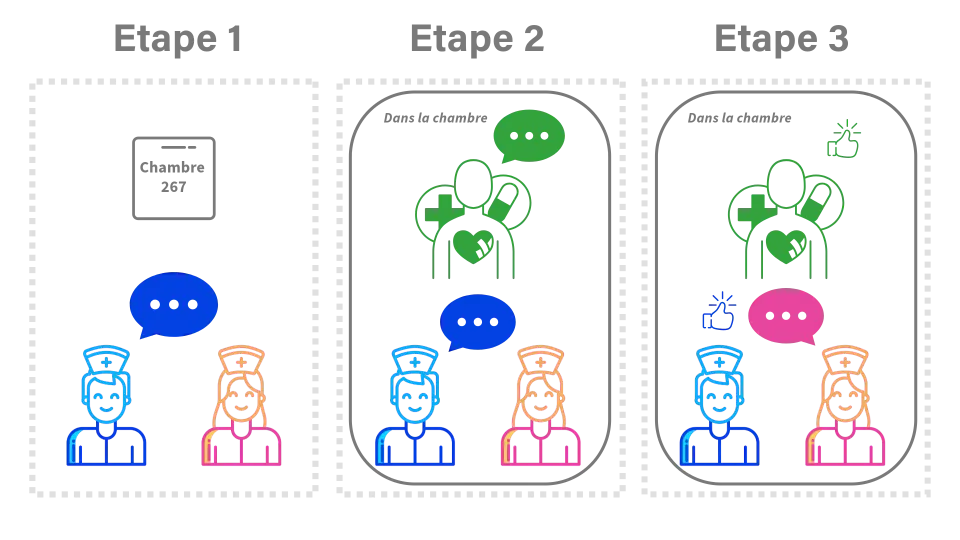
Concrètement, les transmissions au lit du patient débutent devant la chambre où le motif d’hospitalisation, les antécédents primordiaux et les sujets délicats sont nommés. Puis, en chambre, l’infirmier qui termine sa pause/shift introduit au patient l’infirmière qui prend le relais.
L’identitovigilance est réalisée puis l’infirmier transmet la situation actuelle en utilisant la structure de transmission choisie (ex. I-PASS). l’infirmière prenant la relève effectue un tour de lit guidé par l’infirmier sortant où les signes cliniques et paracliniques ciblés sont évalués en commun. Le projet du jour et de devenir du bénéficiaire sont établis en partenariat. En fin transmission, le patient est invité à partager ses besoins et ses préoccupations. l’infirmière prenant la relève résume et reformule les informations reçues, clôt la transmission et informe le patient des interventions prévues. Le temps alloué en moyenne est de deux minutes par patient.
Lorsqu’un partenariat patient n’est pas possible (agitation, refus), les transmissions se font devant la porte.

Ressources :
3 outils sont à votre disposition en ressources additionnelles ci-dessous.
Des risques ?
Un temps de transmission variable, peut diminuer les échanges informels entre l’équipe et ne permet pas toujours d’assurer la confidentialité dans les chambres à plusieurs lits. Néanmoins, ce changement de culture institutionnelle permet une valorisation du rôle infirmier, un renforcement de la priorisation des actions, une satisfaction des patients, une meilleure structuration des transmissions, un renforcement de la documentation écrite et une diminution du nombre d’erreurs. Le temps de transmission passé au bureau est rendu au patient.

Conseils
Optimiser la préparation/adhésion du patient à ce type de transmission par une information adaptée au patient et, si besoin, sa famille (brochure informative). Le patient et la famille comprennent alors les conséquences en termes de bénéfices de soins et en termes d’assurance du transfert de responsabilité.
Références bibliographiques :
o Rashiti K, Roussey C, Schneider P, Ortoleva Bucher C, Delmas P, Abt M. Transmissions infirmières au lit du patient: c'est possible! Soins infirmiers. 2023 Sep;(62):9-13. Available from: https://arodes.hes-so.ch/record/12907/files/RashitiEtal_2023_Transmissions-au-lit-du-patient_low.pdf
o Dorvil B. The secrets to successful nurse bedside shift report implementation and sustainability. Nurs Manage. 2018 Jun;49(6):20-25. doi: 10.1097/01.NUMA.0000533770.12758.44. PMID: 29750777; PMCID: PMC5976230.
o Jimmerson J, Wright P, Cowan PA, King-Jones T, Beverly CJ, Curran G. Bedside shift report: Nurses opinions based on their experiences. Nurs Open. 2021 May;8(3):1393-1405. doi: 10.1002/nop2.755. Epub 2020 Dec 30. PMID: 33377621; PMCID: PMC8046089.

Faisant face au changement de culture qui considère le patient comme un membre de l’équipe de soins. Le partenariat avec lui ou elle est rendu possible par la prise de conscience de ses connaissances sur sa pathologie. Mieux informé et vivant au quotidien avec elle, son regard et son ressenti sont une plus-value dans la prise en charge.
Dans cette optique, il est primordial d’inciter les patients à s’exprimer, notamment sur leurs inquiétudes et leurs préoccupations, à poser des questions afin de s’assurer qu’ils ont bien compris toutes les informations transmisses, à s’entourer de leurs proches afin de bénéficier de leur soutien et à être proactifs.
L’implication des patients et des familles dans les soins peut être bénéfique à de nombreux points de vue tels qu’une meilleure adhésion thérapeutique, une amélioration de la qualité des soins ou encore une meilleure satisfaction du patient. Leur implication dans les transmissions l’est tout autant. En y participant, le patient peut exprimer son incompréhension, corriger une information le concernant ou encore être sensibilisé au processus d’éducation thérapeutique (préparation à la sortie, gestion de la maladie et ses traitements, prévention des complications, etc.).
Pour se faire plusieurs idées d’actions sont possibles.
Feuillet à disposition pour la prise de note (journal du patient)
|
Objectif |
Récolter des informations détaillées sur les expériences positives et négatives de patients/résidents concernant leurs soins grâce aux annotations dans le journal. Ce journal peut également être utile pour les patients/résidents afin d’y noter des sujets qu’il/elle souhaiterait aborder plus tard. Pour les professionnels, le contenu du journal peut parfois être confrontant et initier un changement de comportement. |
|
Description |
Un journal du patient/résident est un document dans lequel le patient/résident annote ce qui s’est passé et ce qu’il en a tiré. Il peut y ajouter des commentaires sur le comportement du personnel ou sur son environnement physique ainsi que des émotions personnelles. Un journal n’est pas la seule manière de récolter ces informations, on peut avoir recourt à des vidéos, des photos, enregistrements vocaux ou des dessins. |
|
Caractéristiques |
|

Tableau blanc en chambre

L’utilisation d’un tableau blanc affiché dans les chambres est un moyen simple et efficace pour inviter les patients à s’impliquer dans leurs soins. Outre son utilisation simple et interactive, il offre de nombreux avantages : donner un support écrit pour le partage de l’information (à la fois entre les différents professionnels de santé et avec les patients et ses proches), rendre visible le programme de soins, laisser une trace écrite des informations clés ou encore favoriser la préparation de la sortie.
Il est recommandé de choisir un tableau blanc effaçable disposant de plusieurs zones de texte (il est possible de les délimiter par du ruban adhésif de couleur). Une zone est dédiée à chaque métier (y compris une pour le patient) afin de favoriser l’échange interdisciplinaire. Il est complété, puis mis à jour durant les transmissions – la fraicheur de l’information est essentielle. Il permet d’identifier entre autres le nom des responsables, leur numéro de téléphone (DECT/bipeur), la nature des soins et des examens, l’information concernant le déroulement de la journée, etc. Les patients sont invités à partager leur humeur du jour ou toute autre information qu’ils jugeraient pertinente (ex. : douleur). Il est possible d’utiliser des émoticônes pour les enfants.
« Qu'est ce qui est important pour vous ? »

Dans un article paru en 2012 dans le New England Journal of Medicine (NEJM 2012; 366:780-781), le Dr Michael Barry et Susan Edgman-Levitan proposent de poser la question « Qu'est-ce qui est important pour vous ? » (What matters to you?) en plus du classique « Quel est le problème ? » (What's the matter?). Leur ambition était de sensibiliser les cliniciens aux éléments importants de la vie de leurs patients qui pourraient donner lieu à des plans de soins plus personnalisés. Ce dialogue peut s’opérer lors des transmissions. Il s’agit d’aller plus loin dans l’échange en créant une relation de confiance, permettant au patient d’exprimer ce qui compte vraiment pour lui à travers trois étapes :
1. Demander ce qui est important : La question « Qu’est-ce qui compte pour vous ? » peut être posée sous plusieurs formes. L’important n’est pas d’utiliser la phrase exacte, mais de créer une relation, de comprendre la personne dans le contexte de sa propre vie et des choses qui sont les plus importantes pour elle. Ainsi, la question au patient pourrait prendre les formes suivantes :
- Quelles sont les éléments qui sont importants pour vous en ce moment ?
- Que souhaiteriez-vous accomplir ?/Qu’aimeriez-vous accomplir ?
- Quand vous passez une bonne journée, quelles sont les choses qui y contribuent ?
- Qu’est-ce qui est essentiel pour vous ?
2. Écouter ce qui est important
3. Prendre en considération ce qui est important. Après que le patient se soit exprimé, il est recommandé de reformuler ce qui semble être l’essentiel et d’interpeller le patient en lui demandant si c’est bien correct, en lui laissant temps de répondre et en corrigeant sa synthèse si nécessaire.
Dans bien des cas, ce type de conversation apportera au professionnel des éléments pour mieux réaliser sa mission, tout en offrant un meilleur épanouissement au patient – c’est souvent une relation gagnant-gagnant. Cet échange peut avoir lieu lors de transmissions au lit du patient (avec utilisation du tableau blanc ou du journal par exemple) ou de manière informelle puis partagés avec d’autres collègues ou retranscrits dans le DPI.
Références bibliographiques :
o Jonckheere, A., De Coster, P., & Bouzette, A. L’implémentation d’un tableau de communication dans les chambres d’une unité de soins permet-elle d’améliorer la satisfaction des patients hospitalisés?
o N’Diaye N., Simoncelli, Samson J. Guide opérationnel - Implication de la famille dans les unités de soins intensifs pédiatriques. Unité d’évaluation des technologies et des modes d’intervention en santé du CHU Sainte-Justine, Université de Montréal (septembre 2014)
o Staines A., Coelho V., Gutnick D.-N., Mattelet A., Louiset M (2020). « Qu’est-ce qui est important pour vous ? » Amorcer le partenariat avec le patient et ses proches
o Building better communication between staff, patients and carers. Walsall Healthcare NHS Trust. 2019 Jan 3 [cited 2024 Jun 28]. Available from: https://www.walsallhealthcare.nhs.uk/news/2019/01/03/building-better-communication-between-staff-patients-and-carers/