Mesurer pour améliorer : outils avancés
Ce module e-learning présente des outils fondamentaux d’analyse visuelle de vos données d’amélioration tels que le diagramme de Pareto, le diagramme de dispersion et le control chart. Ces outils viennent compléter ceux présents dans le module « L’amélioration continue et ses outils ». Ils vous permettront de mieux comprendre vos processus, de détecter les variations significatives et de cibler efficacement vos actions d'amélioration.
Vous devez vous connecter à votre compte (ou en créer un) et demander l’accès au cours via le bouton situé à gauche, sous l’image ; un délai pouvant aller jusqu’à 24 heures peut être nécessaire avant que l’accès ne soit effectif.
| Responsable | Quentin Schoonvaere |
|---|---|
| Dernière mise à jour | 26/01/2026 |
| Temps d'achèvement | 45 minutes |
| Membres | 77 |
Partager ce cours
Partager le lien
Partager sur les réseaux sociaux
Partager par email
Veuillez s'inscrire afin de partager ce Mesurer pour améliorer : outils avancés par email.
C'est quoi un Diagramme de Pareto ?
Voir tout
Le diagramme de Pareto est un outil simple et puissant pour analyser un problème et concentrer les efforts là où ils auront le plus d’impact. Basé sur le principe des 80/20, il permet de visualiser quelles causes sont responsables de la majorité des effets observés. Dans un contexte institutionnel, il aide les équipes à prioriser leurs actions, optimiser l’utilisation des ressources et améliorer la qualité et la sécurité des soins. Cette fiche pratique vous guidera dans l’utilisation de cet outil graphique.

1. Définir clairement le problème ou l’objectif à analyser
Commencez par préciser la question à laquelle vous souhaitez répondre.
Exemple : dans le cadre d’un processus de déclaration et d’analyse des incidents ou presque incidents survenus au bloc opératoire.
2. Collecter les données sur une période définie
Rassemblez les informations nécessaires en notant, pour chaque incident, le ou les facteurs contributifs identifiés.
Encodez ces données dans un tableau Excel en listant :
- Les catégories de causes (par exemple, types d’erreurs au bloc opératoire).
- Le nombre d’occurrences pour chaque catégorie
3. Tracer directement le diagramme de Pareto
- Sélectionnez vos données (effectifs et pourcentages cumulés).
- Allez dans l’onglet "Insertion", cliquez sur "Graphiques recommandés", puis choisissez "Histogramme" et "Pareto"
- Assurez-vous que les axes sont bien notifiés
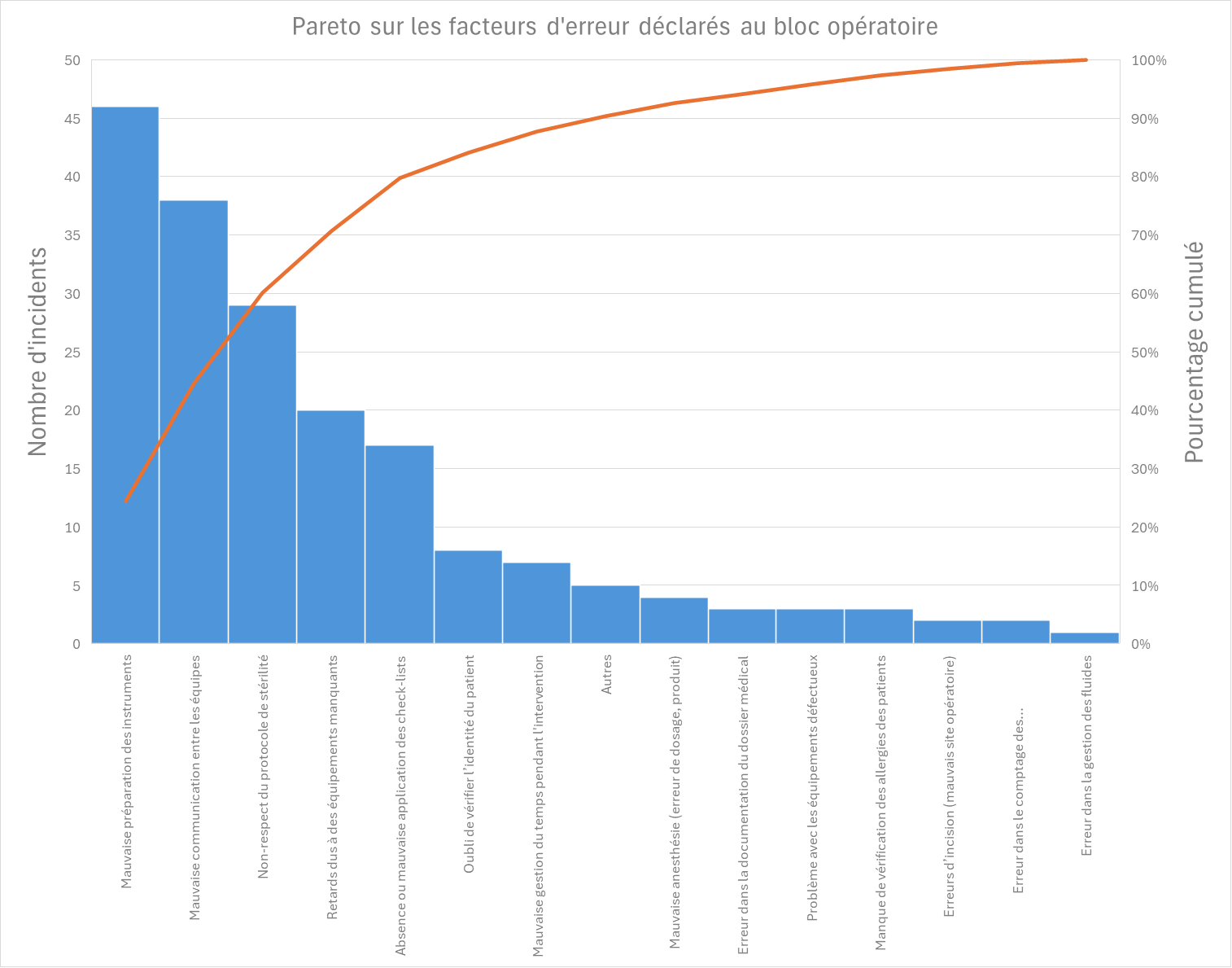
Dans l'exemple ci-dessous, le diagramme de Pareto met en évidence que la majorité des erreurs déclarées au bloc opératoire sont concentrées sur quelques causes principales. En effet, trois facteurs représentent 60% des incidents recensés : la mauvaise préparation des instruments, la mauvaise communication entre les équipes et le non-respect du protocole de stérilité.
Ainsi, en ciblant les efforts d’amélioration sur la préparation du matériel, la communication et le respect des protocoles de stérilité, il serait possible d’avoir un impact rapide et notable sur la sécurité au bloc opératoire.
Vous trouverez dans le fichier Excel ci-dessous l'exemple de ce diagramme de Pareto
C'est quoi un Diagramme de dispersion ?
Voir tout
Dans le domaine des soins de santé, l’amélioration continue de la qualité repose sur une analyse rigoureuse des données. Comprendre la relation entre deux variables peut aider les équipes à identifier des causes potentielles de problèmes, à prioriser les actions correctives et à évaluer l’impact des changements mis en place. Mieux cerner les relations entre variables, c’est déjà avancer vers des soins plus sûrs et efficaces

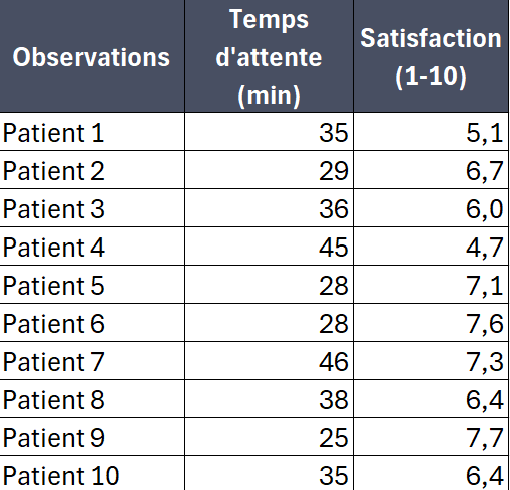
1. Préparer les données
- Collectez vos deux variables.
- Placez-les dans deux colonnes distinctes, chaque ligne représentant une unité d'observation.
2. Choisir les axes
- Variable supposée cause → axe horizontal (X, première colonne).
- Variable supposée effet → axe vertical (Y, deuxième colonne).
3. Créer le graphique
- Sélectionnez vos deux colonnes.
- Insérez un graphique de type nuage de points via l’onglet Insertion
4. Ajuster l’échelle
- Harmonisez les longueurs d’axes.
- Fixez des min et max légèrement au-delà des valeurs extrêmes pour mieux occuper l’espace.
5. Ajouter des titres clairs
- Titre du graphique.
- Noms des axes en nommant les variables étudiées et les unités de mesure
6. Afficher une courbe de tendance
- Cliquez sur le bouton + du graphique.
- Activez Courbe de tendance pour visualiser la relation.
L’analyse du nuage de points ci-dessous suggère qu’un allongement des temps d’attente s’accompagne généralement d’une baisse des scores de satisfaction, bien que cette corrélation ne soit pas systématique : certains patients se déclarent satisfaits malgré une attente prolongée et inversement. Ce constat souligne le caractère multifactoriel de la satisfaction des patients, laquelle est influencée non seulement par le délai d’attente, mais également par d’autres dimensions telles que la qualité de la prise en charge, la communication avec les soignants ou encore le confort de l’environnement. Dès lors, la mise en œuvre d’un projet d’amélioration axé sur la gestion du temps d’attente pourrait contribuer à renforcer la satisfaction, tout en s’inscrivant dans une démarche plus large et continue d’optimisation de l’expérience patient.
Pour mieux comprendre les mécanismes en jeu, il serait utile de compléter l’analyse par des enquêtes qualitatives explorant les perceptions et attentes des patients, ainsi que par des analyses quantitatives multivariées pour mesurer l’impact relatif de différents facteurs. Cela permettrait de cibler plus efficacement les actions visant à améliorer l’expérience patient.
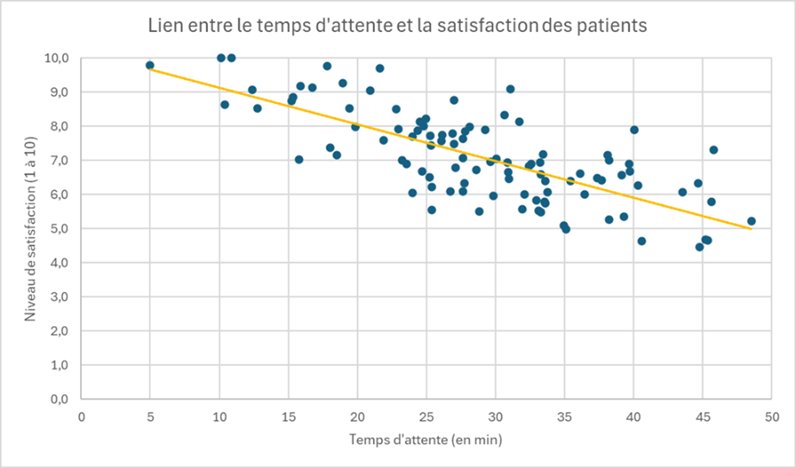
Vous trouverez dans ce fichier Excel un exemple de construction d'un diagramme de dispersion.
C'est quoi un control chart ?
Voir tout
Le control chart (ou carte de contrôle) est un outil graphique permettant de suivre l’évolution d’un processus dans le temps et de distinguer les variations normales, liées au fonctionnement habituel du système, des variations exceptionnelles qui révèlent un problème ou une amélioration réelle. Dans le domaine de la qualité des soins, il constitue un support précieux pour surveiller la performance clinique ou organisationnelle, repérer rapidement des dérives et mesurer l’impact d’actions correctrices.
Qu’il s’agisse du suivi des infections associées aux soins, du contrôle des erreurs de médication ou de l’évaluation de la satisfaction des patients, les control charts constituent des outils essentiels d’aide à la décision en management de la qualité. En permettant de distinguer la variabilité normale d’un processus des variations significatives, ils offrent aux équipes et aux responsables une lecture objective de la performance des processus. Ils soutiennent ainsi une gouvernance fondée sur les données, favorisent l’apprentissage organisationnel et s’inscrivent pleinement dans une démarche structurée d’amélioration continue, au bénéfice des patients comme des professionnels de santé.

Lorsqu’on souhaite suivre un indicateur de qualité dans le temps, il est essentiel de choisir le bon type de control chart.
L’arbre de décision ci-dessus vous aidera à faire ce choix en fonction de la nature des données collectées : continues ou discrètes ?
1. Données discrètes : ce sont des valeurs entières que l’on compte. Elles correspondent à des événements ou à des unités entières. Exemples : nombre de chutes par mois, nombre d’opportunités d’hygiène des mains conformes, nombre de patients ayant reçu une information, etc.
Pour les données discrètes, il faut distinguer deux approches :
- Dénombrement (comptage direct des événements)
Il s’agit de compter le nombre d’occurrences d’un phénomène sans regrouper les données en catégories. Chaque valeur observée est une modalité propre. Exemples : nombre de septicémies par journée cathéter, nombre de chutes par journée d’hospitalisation, etc. - Si le dénominateur est constant (ex. : toujours 100 journées), utilisez un C chart.
- Si le dénominateur est variable (ex. : nombre de journées changeant d’une période à l’autre), utilisez un U chart.
- Classification (regroupement en catégories
binaires)
On regroupe les données selon des critères qualitatifs, souvent sous forme dichotomique (deux catégories) pour faciliter les calculs en pourcentages. Par exemple : présence ou absence d'une évaluation, réussite ou échec d'une procédure, conformité ou non à une norme. Pour ce type d’indicateur, vous utilisez un P chart, qui permet de suivre l’évolution d’une proportion dans le temps.
2. Données continues : ce sont des valeurs numériques mesurées sur une échelle. Elles peuvent prendre n’importe quelle valeur, y compris des décimales. Exemples : temps d’attente en consultation, durée de séjour hospitalier, score de douleur sur une échelle de 0 à 10, etc.
Pour les données continues, deux types de control charts peuvent être utilisés :
- Si vous disposez de plusieurs mesures par période (ex. : 10 durées de séjour par semaine), utilisez un X̄ chart, accompagné d’un S chart
- Si vous avez une seule mesure par période (ex. : une durée moyenne quotidienne), utilisez un I chart, accompagné d’un XMR chart
Le T chart est un autre type de graphique utilisé pour suivre le nombre de jours (ou d’unités de temps) entre deux occurrences successives d’un évènement. Il est particulièrement utile lorsque les évènements surveillés sont rares ou peu fréquents, comme les infections nosocomiales, les erreurs médicamenteuses majeures ou les chutes avec blessure. Contrairement aux autres control charts, qui suivent des fréquences ou des proportions, le T chart met l’accent sur le temps écoulé entre deux évènements. Une augmentation de l’intervalle (c’est-à-dire plus de jours sans évènement) est généralement un signe positif, tandis qu’un raccourcissement de cet intervalle peut signaler l’émergence d’un problème.
Les fichiers Excel pour les control charts
Voir tout
Les fichiers Excel à télécharger se trouvent en bas de cette page dans les ressources additionnelles.
1. Vous avez des données discrètes
2. Vos données sont regroupées en catégorie et sont donc sous forme de classification.
Exemples :
- % de dossiers patients avec une évaluation du risque de dénutrition
- Taux d'observance à l'hygiène des mains
- % de critères de la checklist du bloc opératoire correctement complétés
Vous allez utiliser un P chart
Voici un exemple de données collectées concernant l’évaluation du risque de chute dans une unité de gériatrie. Le numérateur correspond au nombre de dossiers audités comportant une évaluation du risque de chute, tandis que le dénominateur correspond au nombre total de dossiers audités. Les données peuvent être saisies dans le fichier Excel disponible ci-dessous. Les informations à encoder sont la date, le numérateur et le dénominateur, les autres colonnes se remplissant automatiquement.
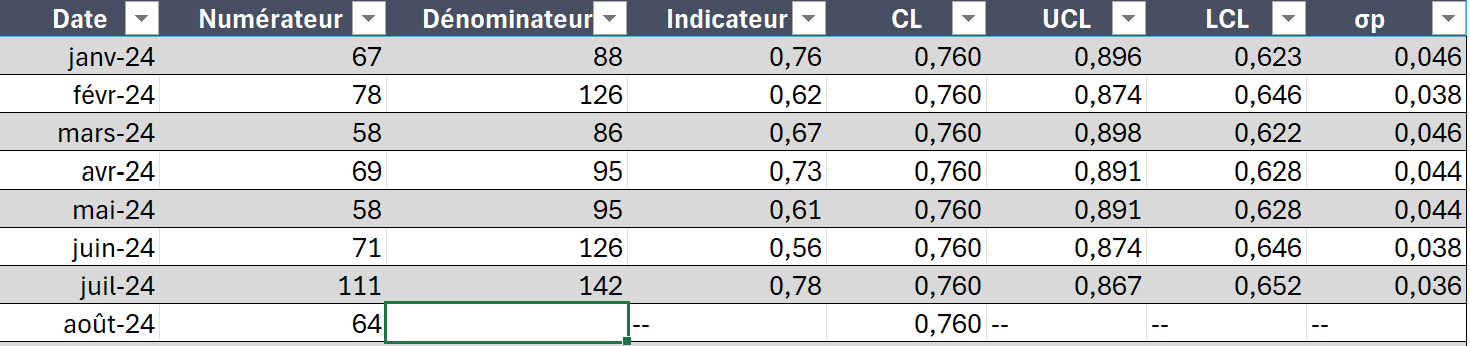
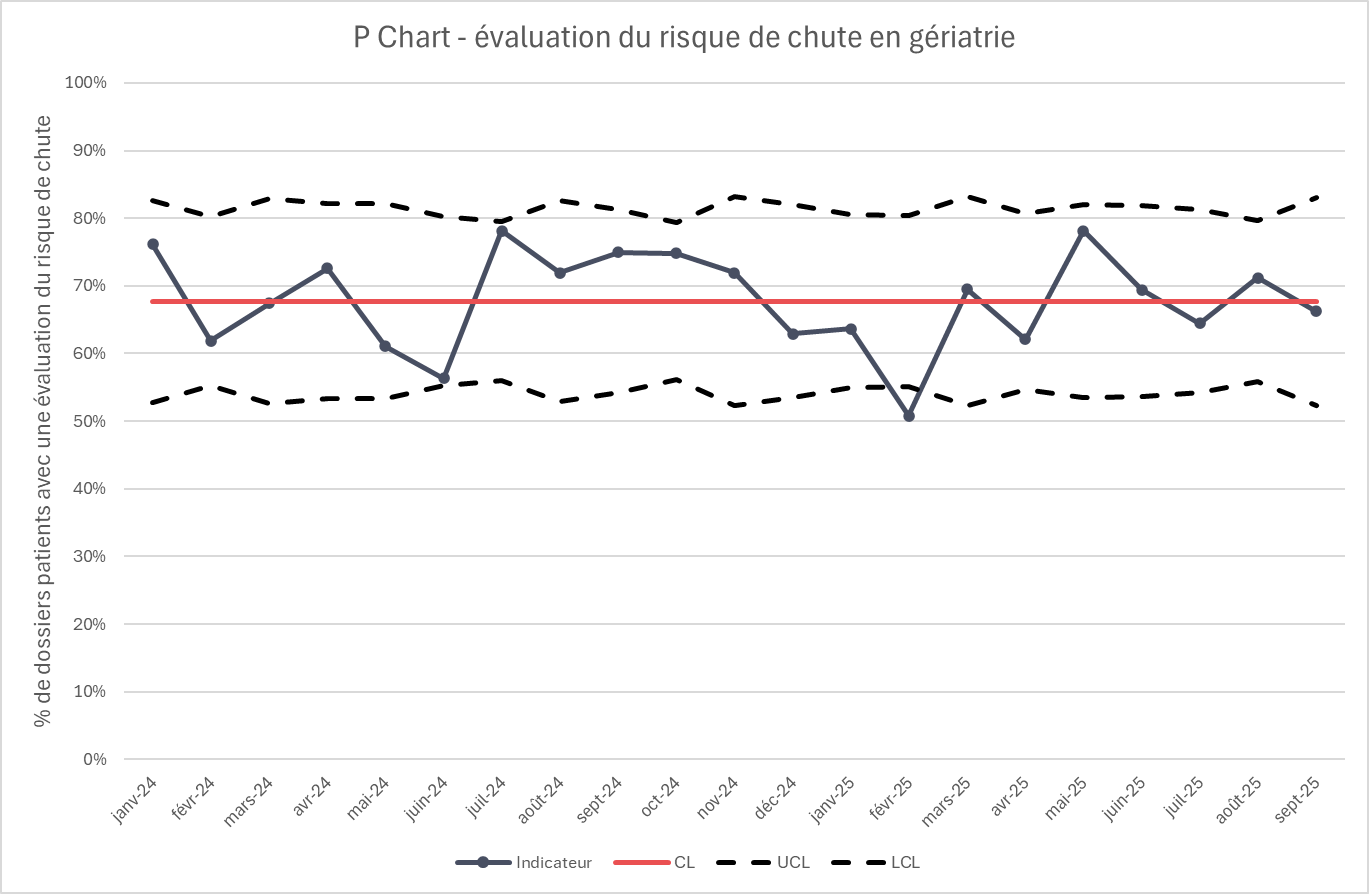
Les données encodées ont généré le graphique ci-dessous.
- Un point hors limites est observé en février 2025. Cela suggère des causes spéciales qui doivent être identifiées par l'équipe en charge du projet.
- Les variations mensuelles observées restent globalement dans les limites de contrôle, ce qui indique des variations aléatoires du processus étudié.
- Le pourcentage de dossiers comportant une évaluation du risque de chute varie autour de 68 %, reflétant la performance moyenne du service. Au-delà de la stabilité constatée, la question reste de savoir si ce taux moyen est suffisant ou s’il convient de se fixer un objectif d’amélioration plus ambitieux.

Les fichiers Excel à télécharger se trouvent en bas de cette page dans les ressources additionnelles.
1. Vous avez des données discrètes
2. Vos données correspondent à un comptage direct d’évènements sous forme de dénombrement
3. Vous avez un dénominateur variable pour chaque période d'observation
Exemples :
- Nombre d’événements indésirables médicamenteux rapportés au nombre de doses délivrées (mesure mensuelle)
- Nombre de chutes de patients rapportées au nombre de journées d’hospitalisation (mesure mensuelle)
- Nombre de réadmissions non planifiées rapportées au nombre de sorties (mesure trimestrielle)
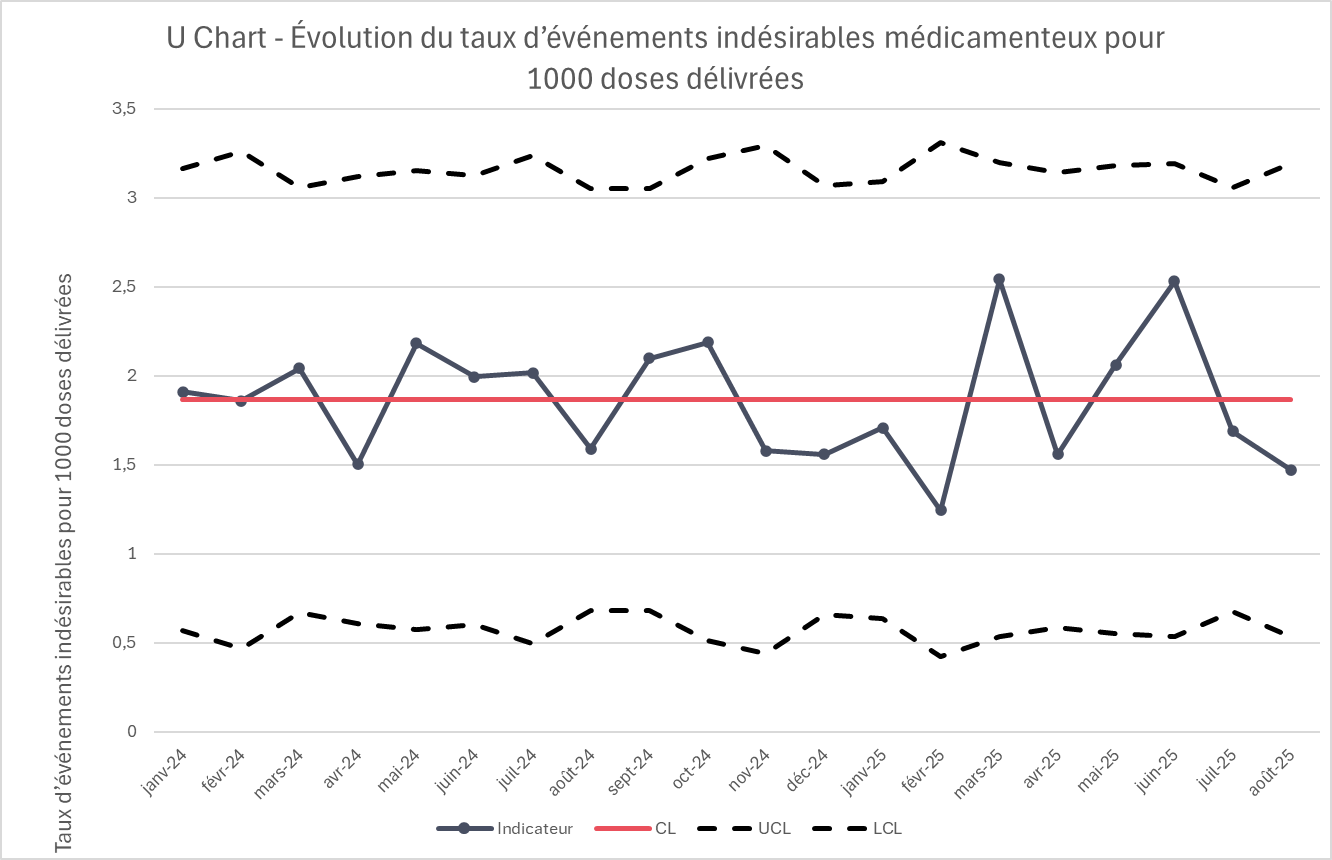
Vous allez utiliser un U chart
Voici un exemple de données sur les erreurs médicamenteuses rapportées au nombre de doses délivrées. Le numérateur correspond au nombre d’erreurs observées, tandis que le dénominateur correspond au nombre de doses délivrées. Les données peuvent être saisies dans le fichier Excel disponible ci-dessous. Les informations à encoder sont la date, le numérateur et le dénominateur ; les autres colonnes se remplissent automatiquement.
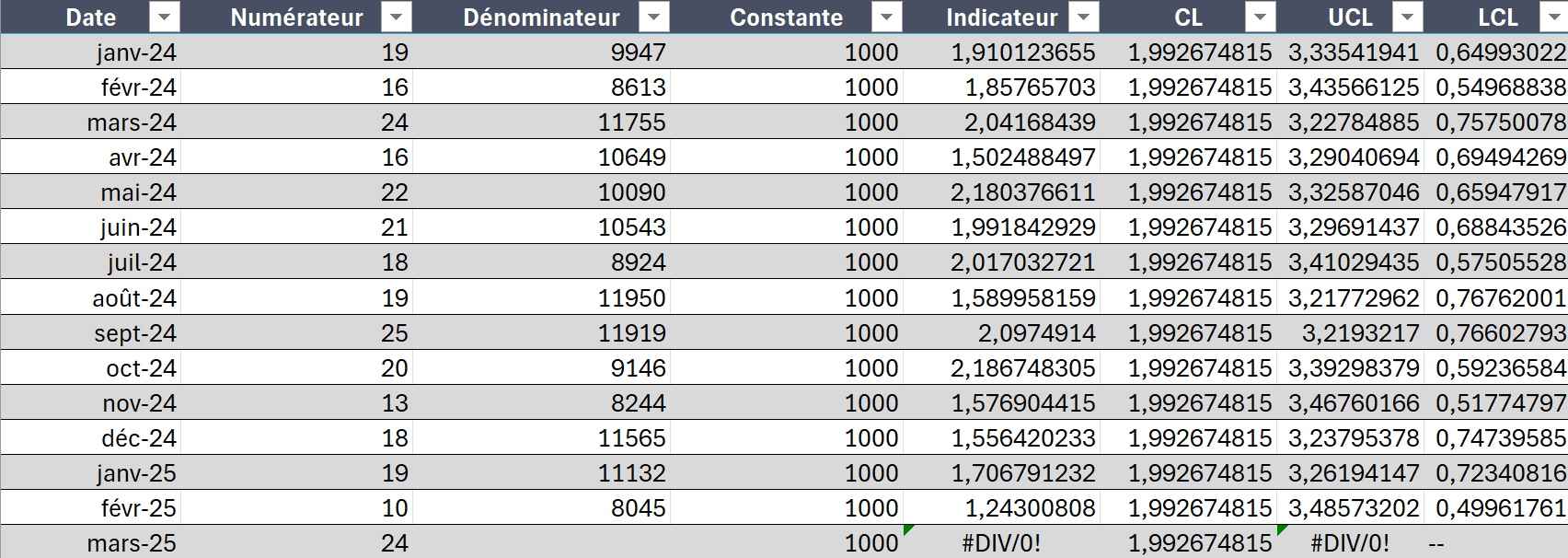
Les données encodées ont généré le graphique ci-dessous.
- Aucun point hors limites n’est observé. Les variations mensuelles observées restent dans les limites de contrôle, ce qui indique des variations aléatoires du processus étudié.
- Le taux d’erreur moyen est de 1,8 erreur pour 1 000 doses délivrées, reflétant la performance moyenne du service. Au-delà de la stabilité constatée, la question reste de savoir si ce taux est acceptable ou s’il convient de se fixer un objectif d’amélioration plus ambitieux.

Les fichiers Excel à télécharger se trouvent en bas de cette page dans les ressources additionnelles.
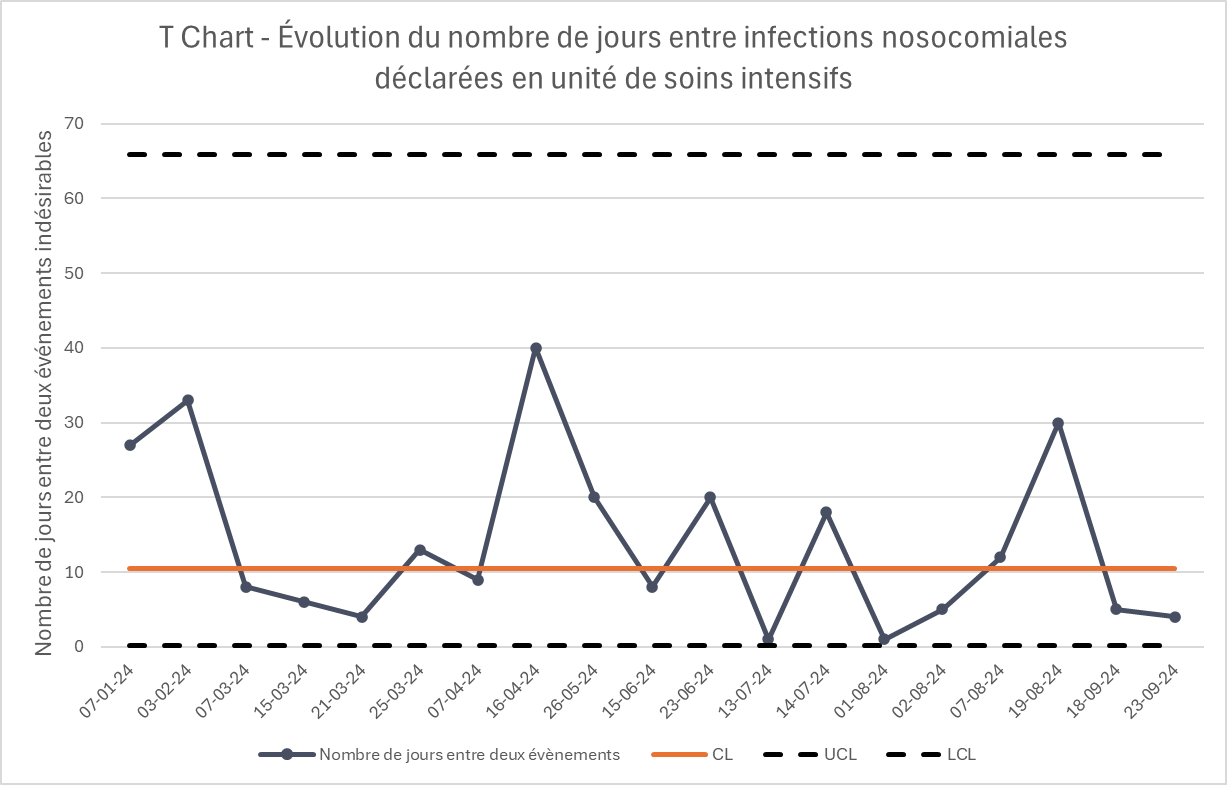
Le T chart est un type de graphique utilisé pour suivre le nombre de jours (ou unités de temps) entre deux occurrences successives d’un évènement. Il est particulièrement utile lorsque les évènements que l’on surveille sont rares ou peu fréquents.
Exemples :
- Temps entre deux infections nosocomiales
- Temps entre deux erreurs médicamenteuses
- Temps entre deux chutes avec blessures
Le T chart met l’accent sur le temps écoulé entre deux événements. Une augmentation de l’intervalle (plus de jours sans événement indésirable) est généralement positive, tandis qu’un raccourcissement de cet intervalle peut être le signal d’un éventuel problème.
Voici un exemple de données sur les infections nosocomiales en soins intensifs. Les données peuvent être saisies dans le fichier Excel disponible ci-dessous. L’information à encoder est la date de survenance de l’infection nosocomiale ; les autres colonnes se remplissent automatiquement.
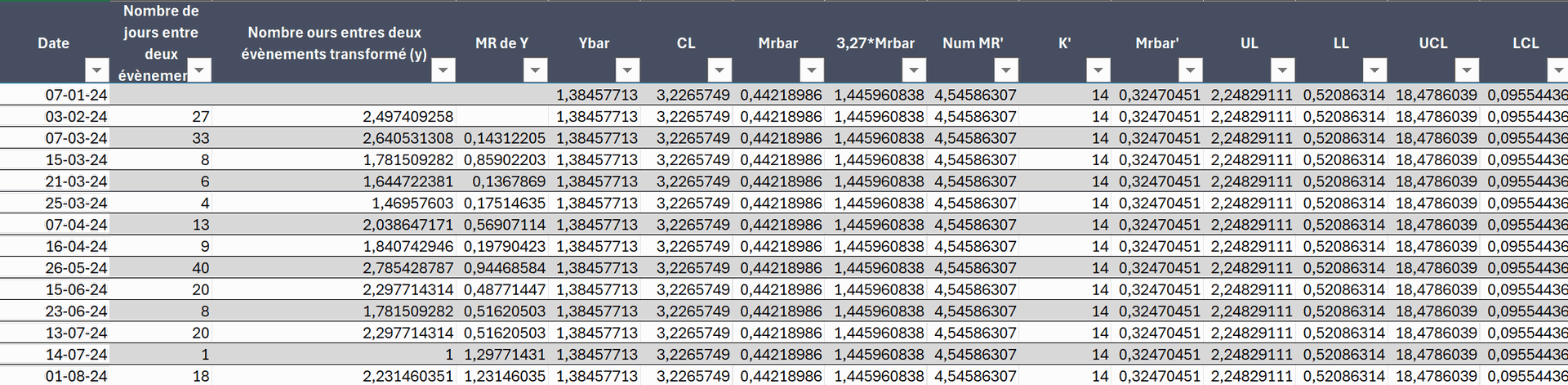
Les données encodées ont généré le graphique ci-dessous.
- Aucun point hors des limites n’est observé. Les variations mensuelles observées restent dans les limites de contrôle, ce qui indique des variations aléatoires du processus étudié.
- Le nombre moyen de jours entre deux infections nosocomiales est de 10,4 jours, reflétant la performance moyenne du service. Au-delà de la stabilité constatée, la question reste de savoir si ce délai est acceptable ou s’il convient de se fixer un objectif d’amélioration plus ambitieux.