
Communication aux points de transition
Retrouvez un ensemble d’actions et de ressources essentielles pour mener à bien un projet d’amélioration de la communication aux points de transitions dans votre institution. Que cela soit entre deux équipes, deux services ou deux institutions, les points de transition sont des périodes critiques dans le parcours de soins. Découvrez quels protocoles standardisés, outils de communication efficaces, et autres axes existent pour vous aider à travailler cette thématique prioritaire.
Vous devez vous connecter à votre compte (ou en créer un) et demander l’accès au cours via le bouton situé à gauche, sous l’image ; un délai pouvant aller jusqu’à 24 heures peut être nécessaire avant que l’accès ne soit effectif.
| Verantwoordelijke | Laure Istas |
|---|---|
| Laatst bijgewerkt | 17-12-2024 |
| Doorlooptijd | 3 uur 20 minuten |
| Leden | 55 |
Deel deze cursus
Koppeling delen
Deel op sociale media
Delen via email
Alsjeblieft in te loggen om dit te delen Communication aux points de transition via e-mail.
3. Environnement physique et social
Bekijk alle
La communication est un besoin humain fondamental qui permet de transmettre des émotions, des pensées et des doutes dans le but de parvenir à des accords et de résoudre des problèmes. Ce processus est essentiel pour l'interaction humaine constante, nécessitant la participation de deux personnes ou plus. Grâce à une communication efficace, des normes, des règles et des accords peuvent être établis, permettant de vivre de manière équilibrée et organisée. Les interactions sociales positives découlent souvent d'une bonne communication, favorisant la coopération et la compréhension mutuelle, tandis qu'une mauvaise communication peut entraîner des malentendus et des conflits. Dans des contextes critiques comme la sécurité des patients et le travail en équipe, une communication claire et précise est indispensable pour assurer une transmission d'information fiable et prévenir les erreurs, contribuant ainsi à une meilleure collaboration et à des résultats optimaux.
L'image représente le processus de communication entre deux communicateurs, illustrant comment un message est encodé par l'un et décodé par l'autre, influencé par divers contextes tels que le contexte physique et psychologique, le contexte social, le contexte culturel et le contexte relationnel. La communication est un processus interactif de co-création de sens, où les parties travaillent ensemble pour parvenir à une compréhension commune. Des bruits ou interférences peuvent perturber ce processus.
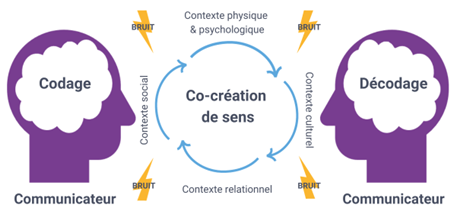
Ces bruits, interférences et défis en matière de communication sont par exemple :
- Barrières linguistiques et culturelles
- Distractions, stress et fatigue
- Proximité physique
- Personnalités et caractères différents
- Charge de travail
- Différents contextes, vocabulaires/jargons et priorités
- Différents styles de communication
- Conflit
- Manque de vérification de l’information
- Changements d’équipes
Considérer ces facteurs est crucial pour assurer une communication claire et efficace. On peut par exemple former les individus à la communication non violente, à la structure et au ton de la voix, ainsi qu'à l'importance de la communication non verbale.
Formation à la communication non-violente
La communication relationnelle et le savoir être relationnel englobent un ensemble de compétences et de principes essentiels pour établir des relations humaines harmonieuses et efficaces.
La Communication Non Violente, développée par Marshall B. Rosenberg, est une approche pragmatique pour une communication claire et empathique :
- Parler en « JE » : Exprimer ses sentiments et ses besoins personnels sans accuser ni blâmer l'autre. Cela permet de responsabiliser ses propres émotions et besoins.
- Apprendre à observer sans interpréter : Faire des observations objectives plutôt que d'interpréter les intentions ou les motivations de l'autre. Cela aide à éviter les malentendus.
- Distinguer le besoin du désir : Identifier clairement les besoins fondamentaux qui sous-tendent nos demandes, plutôt que de se concentrer uniquement sur les désirs superficiels.
- Formuler une demande (différent d’une exigence) : Exprimer de manière constructive ce que l'on souhaite, tout en laissant à l'autre la liberté de choisir d'y répondre ou non, sans pression.
Pour le récepteur, plusieurs compétences sont essentielles pour une écoute efficace et empathique :
- Nos filtres : Reconnaître que notre propre expérience, nos valeurs et nos croyances peuvent influencer la manière dont nous percevons et comprenons les messages des autres.
- L’écoute active et le silence : Pratiquer une écoute attentive et respectueuse, ce qui inclut savoir quand écouter activement et quand simplement être présent en silence.
- Les questions ouvertes et la reformulation : Utiliser des questions ouvertes pour encourager l'expression complète de l'autre et reformuler pour clarifier et vérifier la compréhension.
- Écouter son ressenti : Être conscient de ses propres réactions émotionnelles face à ce qui est communiqué, ce qui permet de mieux comprendre l'impact émotionnel des interactions.
En résumé, la Communication Non Violente et les compétences relationnelles discutées favorisent une communication authentique, respectueuse et empathique. Elles permettent non seulement de mieux comprendre les autres, mais aussi de créer des relations basées sur la confiance, l'empathie et la satisfaction mutuelle des besoins fondamentaux.
Plusieurs organismes de formations existent et proposent des formations de ce type en Belgique tout comme (et bien d’autres encore) :
https://www.bruxellesformation.brussels/
Formation à la structure/ton/voix et communication non verbale
La règle des 3 V selon Albert Mehrabian est un concept clé en communication, particulièrement dans le domaine de la communication non-verbale. Elle se réfère à trois éléments distincts mais interconnectés de la communication :
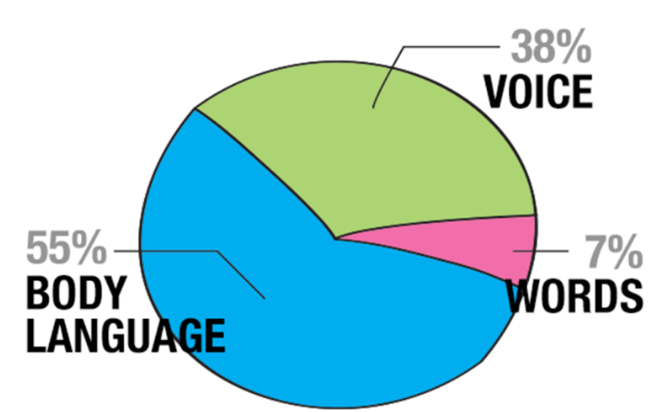
- Verbal (les mots) (7%) : C'est le contenu littéral des mots utilisés dans la communication. Cela inclut ce que vous dites, que ce soit à l'écrit ou à l'oral.
- Vocal (la voix) (38%) : Il s'agit du ton de la voix, de l'intonation, du rythme et de toutes les nuances vocales utilisées pour transmettre le message. La manière dont vous dites quelque chose peut souvent affecter la signification du message autant, voire plus que les mots eux-mêmes.
- Visuel (le corps) (55%): Cela englobe tous les aspects de la communication non-verbale, y compris les gestes, les expressions faciales, la posture, le contact visuel et tout langage corporel utilisé pendant la communication.
Ainsi, pour contrôler efficacement sa communication interpersonnelle, il est crucial de non seulement choisir soigneusement les mots que l'on utilise (verbal), mais aussi d'être conscient de la manière dont on les dit (vocal) et de ce que notre corps communique simultanément (visuel). Cela garantit une communication claire et cohérente, renforçant ainsi la compréhension et la relation avec son interlocuteur.
Voici sept règles d’or à intégrer dans une formation à ce sujet :
- Éviter les signes de nervosité - Attention aux gestes ou signaux inconscients (interprétés de manière négative) : tics de langage, signes de nervosité, …
- Maîtriser sa posture - Portez également attention à sa posture. Pour être perçu comme : décontracté, assuré, en position de force, rassurant ?
- Moduler le ton de sa voix - Travailler sa respiration et bien articuler chaque mot. Le truc : la lecture à voix haute !
- Adopter une gestuelle ouverte - Bras ouverts avec les paumes tournées vers votre interlocuteur. Eviter tout geste « enfermement » (bras croisés, tête baissée, mains cachées derrière le dos). Mauvais exemple : Regarder son téléphone.
- Maintenir le contact visuel - Maintenir autant que possible un contact visuel avec son interlocuteur. Franchise et de transparence.
- Adopter la bonne distance corporelle - Ne pas mettre son interlocuteur mal à l’aise, soit en ne respectant pas la distance physique qu’il souhaite maintenir soit en réagissant mal à ses accolades ou poignées de main.
- Sourire - Véritable priorité

Il est crucial d'avoir un local spécifique pour réaliser des transmissions de soins entre équipes. Dans la mesure du possible, choisissez un endroit pour effectuer le transfert qui est calme, exempt de distractions, et où le nombre d'interruptions demeure minime. Quels en sont les bénéfices ?

1. Confidentialité et respect de la vie privée : Les transmissions de soins peuvent contenir des informations médicales confidentielles sur les patients. Un local spécifique permet de protéger la vie privée des patients et de respecter les normes de confidentialité élevées requises par les lois et régulations médicales.
2. Réduction du bruit et distractions : Un espace dédié réduit le risque de perturbations extérieures, comme le bruit ambiant des couloirs ou des autres activités cliniques. (Cf. Point 3.1 Réduction des interruptions impromptues)
3. Amélioration de la communication : Un environnement calme et approprié permet aux professionnels de santé de se concentrer sur les informations transmises. Cela réduit les risques d'erreurs de communication et améliore la transmission précise des informations cruciales pour les soins des patients.
4. Sécurité des informations et précision des transmissions : Un local spécifique pour les transmissions permet de maintenir des standards élevés en matière de sécurité des informations. Cela inclut la précision des informations transmises concernant les traitements, les allergies, les médicaments et autres données essentielles pour la continuité des soins. (Des aides visuelles peuvent également proposées voir ci-après)
5. Formation et supervision : Ces espaces peuvent également servir de lieux de formation et de supervision pour les professionnels de santé, où des cas cliniques peuvent être discutés, des techniques de soins partagées et où des évaluations peuvent être menées pour améliorer les pratiques cliniques.
6. Réduction des erreurs : Une communication précise et complète entre les équipes réduit les risques d'erreurs médicales, ce qui est essentiel pour améliorer la sécurité des patients et la qualité des soins dispensés.
7. Coordination des soins : Faciliter les transmissions efficaces entre les équipes permet une meilleure coordination des soins. Cela favorise une approche intégrée et multidisciplinaire qui est bénéfique pour la gestion des cas complexes et chroniques.
En plus d’avoir ce local aménagé, pensez également à ces deux éléments suivants :
Tableau visuel de transmissions
Un tableau visuel des patients pour les transmissions, intégrant la consultation du dossier informatisé du patient, est une représentation organisée et accessible des informations critiques sur chaque patient, facilitant ainsi les échanges clairs et efficaces entre les équipes de soins. Ce tableau peut être informatisé ou non.
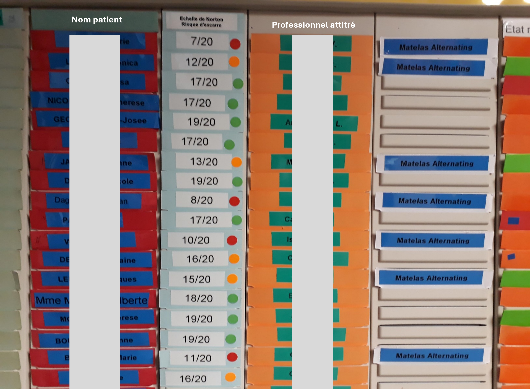
Image tableau visuel affiché dans la résidence MR.S Le Chalon à Chimay
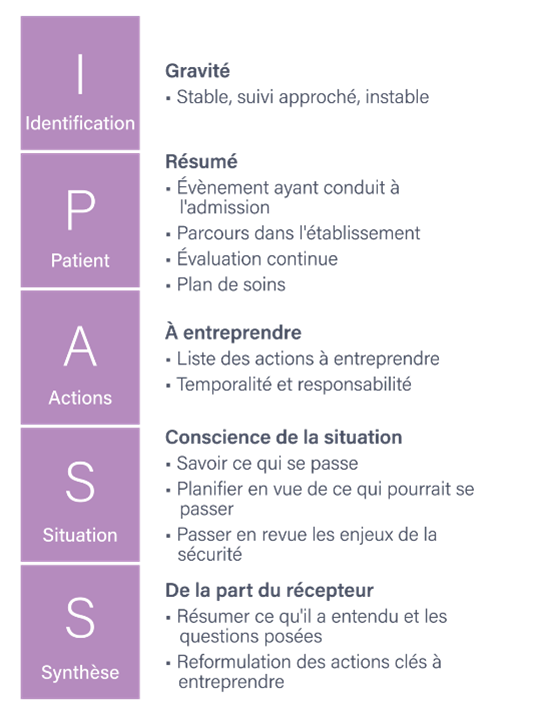
Affichage de l'outil de transmission
L'utilisation d'un affichage visuel de l'outil de transmission utilisé dans le service, aide comme rappel visuel ou de support mnémonique, afin de faciliter la communication claire et efficace entre les équipes de soins.
Références bibliographiques :
o The Joint Commission. National Patient Safety Goals Effective January 2020. Disponible sur : https://www.jointcommission.org/standards/national-patient-safety-goals/
o Agency for Healthcare Research and Quality. Communication and Optimal Resolution (CANDOR) Toolkit. Disponible sur : https://psnet.ahrq.gov/primer/communication-and-resolution-after-adverse-events
o HealthIT.gov. Security and Privacy. Disponible sur : https://www.healthit.gov/topic/privacy-security-and-hipaa/security-and-privacy
o Institute for Healthcare Improvement. Patient safety. Disponible sur : http://www.ihi.org/topics/patientsafety/Pages/default.aspx

Dans le driver diagramme sont mentionnées trois propositions d’action afin de réduire les interruptions impromptues : des horaires standardisés pour les transmissions entre shift/pauses, désigner une personne responsable sonnette, créer une pancarte/affiche « occupé » - bien d’autres existent encore. Voici les informations essentielles ainsi que les recommandations à suivre pour garantir une gestion des interruptions vis-à-vis d’autres collègues et envers les patients, leurs familles et les visiteurs.
Tout d’abord, le cadre de référence institutionnel définit la façon de prévenir les interruptions ou de gérer ces interruptions (demander aux personnes qui doivent absolument prendre des appels (garde) de sortir de la salle pour les prendre, ne pas tolérer le brouhaha ou les conversations séparées, etc.). Dans les services, les responsabilités pour la mise en œuvre du cadre institutionnel sont définies. Les interruptions durant les transmissions, ainsi que leur gestion, font l’objet d’une évaluation régulière.
Pour planifier des périodes sans interruption lors des transmissions à l'hôpital, voici quelques idées :
- Bloquer des créneaux horaires : Réserver des créneaux spécifiques pour les transmissions, comme les débuts de quart, où les interruptions sont interdites sauf en cas d'urgence.
 Créer des espaces dédiés :
Aménager des zones calmes, comme des salles de transmission, où les
interruptions sont limitées. Un local fermé par une porte vitrée par exemple permet de voir qu’une
transmission est en cours (Voir point
également 3.2 Aménagement d'un local spécifique aux transmissions)
Créer des espaces dédiés :
Aménager des zones calmes, comme des salles de transmission, où les
interruptions sont limitées. Un local fermé par une porte vitrée par exemple permet de voir qu’une
transmission est en cours (Voir point
également 3.2 Aménagement d'un local spécifique aux transmissions)

- Utiliser des signaux visuels : Mettre en place des indicateurs visuels (panneaux « occupé », lumières rouge/verte) pour signaler que des transmissions sont en cours.
- Mettre en place des gardes-barrières : Désigner une personne pour filtrer les interruptions pendant les transmissions.
- Encourager la discipline : Former le personnel sur l’importance de respecter ces périodes sans interruption et sur les conséquences d’une mauvaise transmission d’informations.
- Intégrer la technologie : Diminuer le volume des alertes pour minimiser les interruptions non essentielles.
Ces stratégies peuvent aider à créer un environnement propice à des transmissions d'informations claires et complètes, réduisant ainsi les erreurs et améliorant la qualité des soins
Pour gérer les interruptions des patients et de leurs familles, voici quelques suggestions supplémentaires :
- Informer les patients et leurs familles : Expliquez l’importance des transmissions sans interruption pour la sécurité et la qualité des soins, et fournissez des informations sur les moments où ils peuvent poser des questions.
- Développer des protocoles d'attente : Créez des zones d'attente avec des ressources d'information (brochures, vidéos) pour les familles pendant les périodes de transmission.
- Utiliser des médiateurs : Désignez des membres du personnel ou des bénévoles pour répondre aux questions des familles et filtrer les interruptions non urgentes pendant ces périodes cruciales.
- Mise en place de points de contact désignés : Informez les familles sur les personnes et les moments précis où ils peuvent obtenir des informations sur l'état de leurs proches, en dehors des périodes de transmission.
Références bibliographiques :
o Agency for Healthcare Research and Quality (AHRQ). Improving Handoff Communications: Implementing a Safer Handoff Process. Disponible sur: https://www.ahrq.gov/patient-safety/resources/improving-handoff/index.html
o Hughes RG, editor. Patient Safety and Quality: An Evidence-Based Handbook for Nurses. Rockville (MD): Agency for Healthcare Research and Quality (US); 2008 Apr. Disponible sur: https://www.ncbi.nlm.nih.gov/books/NBK2651/
o World Health Organization (WHO). Clinical Handover and Patient Safety: Literature Review Report. Disponible sur: https://www.who.int/patientsafety/topics/communication/literature_review/en/
o Relihan E, O'Brien V, O'Hara S, Silke B. Reducing interruptions during medication administration: the role of systems and processes. J Nurs Care Qual. 2010 Oct-Dec;25(4):287-94. doi: 10.1097/NCQ.0b013e3181d652a5.